Selon l’étude prospective de PwC « Socio-economic impact of mHealth », le déploiement de la technologie mobile dans le domaine de la santé, ou m-Santé, permettrait d’augmenter le PIB de l’Union européenne de 93 milliards d’euros en 2017 grâce à l’amélioration de l’état de santé qui réduirait la perte de jours de travail et les retraites anticipées. Les économies réalisées faciliteraient l’accès aux soins de 24,5 millions patients supplémentaires.
Une généralisation de l’utilisation des solutions mobiles contribuerait à une gestion optimisée des maladies chroniques et des conséquences liées au vieillissement de la population, deux des priorités de l’Union européenne.
Selon PwC, l’atteinte de ces effets positifs suppose néanmoins l’intégration rapide de la m-Santé dans la stratégie de santé publique de l’Union européenne. Pour ce faire, les états membres doivent lever de nombreux freins d’ordre réglementaire, économique, structurel et technologique, qui limitent actuellement son développement.
La m-Santé, une solution à l’augmentation exponentielle des dépenses de santé au niveau européen
L’Union européenne fait actuellement face à un défi de taille : financer un système de santé lourdement impacté par deux facteurs, qui génèrent 50% des coûts de santé de l’U.E
- le vieillissement de la population ;
- l’augmentation du nombre de patients atteints de maladies chroniques (diabète, maladies cardio-vasculaires, insuffisance respiratoire) liée notamment aux modes de vie et à des facteurs de risque (obésité, tabagisme, hyper-tension).
Une problématique qui s’accompagne d’une pénurie grandissante du nombre de personnels de santé.
Le financement de ces problèmes de santé s’avère de plus en plus problématique :
- 30 à 40% des dépenses de santé de l’U.E concernent les plus de 65 ans (source : EU Economic Policy Committee). Un pourcentage qui ne va cesser d’augmenter dans les années à venir ;
- 70 millions d’Européens seront atteints de maladies chroniques d’ici à 2017, ce qui engendrera une perte de salaires de 718 milliards d’euros et 60 milliards d’heures de travail perdues causées par un absentéisme ou une mise à la retraite anticipée ;
- les coûts de santé pourraient augmenter de 4% à 8% du PIB européen d’ici quelques dizaines d’années (source : EU Economic Policy Committee).
« Dans ce contexte, la m-Santé représente une réelle opportunité : elle permettra d’améliorer le quotidien des patients, de créer de nouveaux emplois, de réduire les inégalités d’accès aux soins, tout en donnant l’opportunité de réallouer les budgets économisés pour permettre l’accès aux soins et augmenter l’effort de R&D », précise Elisabeth Hachmanian, Associée PwC en charge du secteur de la santé.
Les effets bénéfiques de la m-Santé sur le parcours de soin
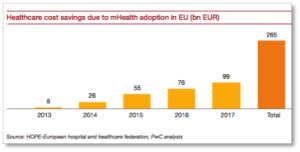
La généralisation de l’usage de la m-Santé permettrait d’économiser 99 milliards d’euros sur le montant total des dépenses de santé en 2017.
« Les bénéfices de la m-Santé sont nombreux dans un contexte économique difficile. L’Europe doit donc désormais faire du développement de la m-Santé, une de ses priorités. Cela passe notamment par une large concertation afin de développer un modèle économique innovant et pérenne, favorisant son adoption par l’ensemble des acteurs concernés », décrypte Elisabeth Hachmanian.
La généralisation de la m-Santé concerne chaque étape du parcours de soin :
- Etape 1 : encourager le bien-être et favoriser la prévention
Avec plus de 300 millions d’Européens fumeurs, en situation d’obésité ou souffrant d’hyper-tension, une grande partie de la population risque de développer, d’ici quelques années, des maladies chroniques. La m-Santé peut contribuer grandement à renforcer la prévention afin de sensibiliser et d’accompagner les citoyens à l’adoption d’un mode de vie plus sain.
La m-Santé éviterait ainsi l’incidence de 589 000 cas de maladies chroniques d’ici à 2017 et permettrait par exemple d’économiser 2,6 milliards d’euros en aidant les fumeurs à arrêter de fumer.
- Etape 2 : développer le diagnostic précoce
En permettant d’accélérer le processus de diagnostic précoce des maladies chroniques et en limitant le coût des traitements associés, la m-Santé permettrait, d’ici à 2017, à 815 000 patients atteints de maladies chroniques d’être diagnostiqués plus tôt, soit une économie de 3,7 milliards d’euros pour les états européens.
- Etape 3 : assurer un traitement et un suivi plus personnalisés
La prise en charge des maladies chroniques nécessite un suivi lourd et coûteux impliquant des journées d’hospitalisation et du temps de personnel médical. Le recours à la m-Santé permettrait l’administration de soins à distance, réduisant ainsi le nombre de jours d’hospitalisation. Un déploiement de solutions mobiles qui reste cependant conditionné par la formation du personnel médical à de nouveaux protocoles médicaux et par la sensibilisation des patients à leur utilisation. Cela aiderait 141 millions de patients à améliorer leur mode de vie en gérant plus simplement leur santé.
De nombreux états membres de l’UE souffrent d’une pénurie de médecins et d’infirmières. Ce manque de ressources crée un risque de limitation de l’accès aux soins primaires, et d’une utilisation inefficace des budgets de santé. En mettant à disposition un système d’informations et d’analyses plus performant, la m-Santé initierait le traitement de 24,5 millions de patients supplémentaires à nombre de médecins et d’établissements équivalents en 2017.
De trop nombreuses limites qui réduisent l’impact de la m-Santé
Si l’Union européenne ne se saisit pas dès à présent de cette opportunité, PwC table sur une mise en œuvre de seulement 10% du potentiel de la m-Santé en 2017.
Les limites actuelles du développement de la m-Santé dans l’Union européenne sont principalement d’ordre réglementaire, économique, structurelle et technologique :
- Une absence de modèle économique pérenne :
- Le modèle économique actuel, qui repose sur la facturation à l’acte, n’est pas acceptable pour les professionnels de santé pour lesquels il n’existe pas de dispositif de rémunération des soins à distance. Il faut donc trouver un modèle économique qui encourage les professionnels de santé à développer le recours à la m-Santé ;
- En parallèle, les patients qui utilisent ces outils de m-Santé ne bénéficient pas de remboursement par les systèmes d’assurance maladie. Cette absence de prise en charge par les payeurs, qu’ils soient public ou privé, limite l’usage de la m-Santé par les patients et utilisateurs potentiels.
- Une absence de réglementation cohérente sur la m-Santé, qui empêche sa généralisation :
- Une absence de réglementation claire en matière de protection des données personnelles ;
- Un manque de normes d’interopérabilité permettant le développement de solutions compatibles entre elles, ce qui limite le développement des applications de m-Santé ;
- Un manque de clarté sur l’accréditation des dispositifs médicaux de m-Santé : qui va accréditer ces nouvelles applications ? Selon quels critères ? Etc.
- Une absence de normes technologiques qui nuit à l’innovation et réduit les investissements :
- Au-delà de l’insuffisante interopérabilité, on constate que l’implication des médecins n’intervient pas assez en amont dans la conception des solutions de m-Santé.
- Un manque d’accompagnement au changement pour sensibiliser et former les professionnels et les patients à la m-Santé.
- Un manque d’organisation structurelle pour une adoption généralisée :
- Un manque de coordination entre les différents systèmes de santé au niveau européen, et même entre les différentes initiatives développées au niveau national ;
- Un manque d’accompagnement au changement pour sensibiliser et former les professionnels et les patients à la m-Santé.
« Il est désormais urgent de développer un modèle économique innovant, viable et pérenne, qui permette le recours généralisé à la m-Santé. Ce déploiement dépend de la mise place de l’interopérabilité, de règles claires concernant la protection des données personnelles, et d’actions fortes de communication et de sensibilisation auprès des professionnels de santé comme des patients», analyse Elisabeth Hachmanian.
Les recommandations de PwC pour une mise en œuvre optimale de la m-Santé
Selon PwC, les actions et initiatives suivantes sont prioritaires :
- Intégrer la m-Santé dans les stratégies nationales et régionales de santé publique, afin d’aligner le développement de ces solutions avec les priorités définies en matière de santé publique.
- Mettre en place des réglementations qui encouragent le développement de solutions de m-Santé et harmoniser la législation concernant les soins et les services de santé mobile.
- Créer des mécanismes de remboursement innovants et pérennes qui encouragent les patients et les fournisseurs de dispositifs médicaux à adopter des solutions mobiles.
- Clarifier la réglementation européenne sur les dispositifs médicaux en gardant un équilibre entre sécurité/qualité des dispositifs et innovation/accès facilité pour les patients.
- Sensibiliser et former les professionnels de santé, les patients et les utilisateurs potentiels, notamment par la création de communautés d’utilisateurs.
Méthodologie
L’étude « Socio-economic impact of mHealth » est une étude prospective réalisée par PwC, qui s’appuie sur une quantité importante de données permettant d’analyser l’impact économique de la m-Santé dans les 27 pays de l’Union européenne.
L’étude est centrée sur les principaux challenges en termes de santé publique qu’auront à faire face les pays de l’EU :
- les maladies chroniques (diabète, insuffisance respiratoire, maladies cardio- vasculaires)
- le style de vie qui accroit les facteurs de risque de ces maladies (hyper-tension, obésité, fumeurs)
- le vieillissement de la population, avec les personnes de plus de 65 ans
L’analyse de ces données a été effectuée au regard du taux de pénétration des smartphones dans chacun des pays analysés. Elle porte à la fois sur l’analyse des dépenses de santé afférentes et sur les conséquences socio économiques de ces maladies en termes d’absentéisme et de retraite anticipée.